歯内療法学会専門医による精密根管治療
こんな経験ありませんか?
- 何度も同じ歯の治療を繰り返している
- 何カ月も同じ歯の治療が続いている
- 治療が終わったのに歯茎が腫れてきた
- 治療していても痛みが取れない
- 一回の治療時間が短く来院回数が多くなっている
上記のような事柄に心当たりはないでしょうか?
いわゆる根の治療で歯科医院に通院したことがある方の多くはこのような経験があるのではないでしょうか?
そもそも歯内療法(≒根管治療)とは何でしょう?
簡単にいうと歯の内部の神経に対する治療です。歯の表面はエナメル質とその下にある象牙質という非常に硬い組織で覆われています。
その内部に歯髄(俗にいう歯の神経)があります。
虫歯などの細菌がエナメル質と象牙質を破壊し、歯髄まで達すると歯髄が炎症を起こし歯が痛くなります(歯髄炎)。
その後歯髄は壊死し、細菌は歯の内部で増殖し、歯の根の外に炎症を起こし顎の骨を破壊し膿が溜まっていきます(根尖性歯周炎)。
そのまま放置すると多くは抜歯に至ります。
歯内療法とはこの根尖性歯周炎の予防と治療をする歯科の一分野です。
- 根尖性歯周炎の一番の予防法は歯の神経を取らずに治療することです(生活歯髄保存療法)。
歯の神経が正常である限り口腔内の細菌が歯の内部を汚染することはありません。すなわち根尖性歯周炎の最大の予防です。 - 次に歯の神経まで細菌が到達し、炎症を起こしてしまった場合あるいは神経が壊死してしまったときは神経を除去する治療になります(抜髄処置)。
ここでしっかりとした治療をすればかなりの確率で根尖性歯周炎は予防できます。 - 運悪く根尖性歯周炎を発症してしまったときは、再度根管治療が必要になります(感染根管治療)。
この状態になると治療の予後は著しく低下していきます。ここからが根尖性歯周炎の治療になります。 - 感染根管治療後に再発、あるいは治癒傾向が見られない場合は根の手術と根の先端からの治療が必要になります(歯根端切除術+逆根管治療)。
歯根の破折や重度の虫歯、歯周病との併発等がなければ上記のステップに沿った流れで90%ほどは予後良好な治療をすることが可能です。
もちろん虫歯にならなければこんな事を考える必要さえありません。
ただし、基本的なルールに沿って診査、診断、治療、経過観察を行ったなら、という条件つきになります。
本来の歯内療法というものは的確な診査、診断のもと厳密な無菌環境下(滅菌器具の使い捨て、ラバーダムの使用など)にて可能な限り少ない回数で計画的に行うことが原則になります。
現在の日本の保険診療ではほぼ不可能と言わざるを得ません。
日本の保険診療での歯内療法における評価は世界でも最低レベルにあります。
治療費の比較をご覧ください。少し古いデータですが、現在もさほど変わりはありません。
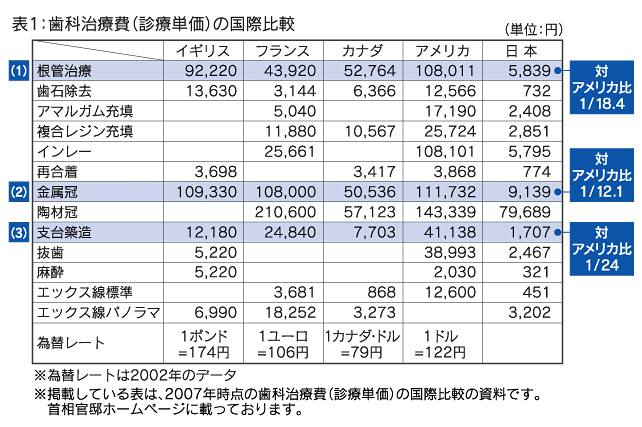
なぜこれほどの差があるのでしょう?
日本の歯科医は格安の治療費で同レベルの治療ができているのでしょうか?
答えはNOです。
1.歯内療法の環境作りには非常に費用がかかります。
- 歯の内部を拡大して見るためのマイクロスコープ
- 3次元的な診査が可能なCT装置
- 適切な治療時間の確保(当院では60~90分程度)
- 患者毎に使い捨てにする治療器具
- 滅菌システム
- 無菌的な処置環境(ラバーダム防湿など)
- 適切な治療をするための検査、診査の時間の確保(当院では60分程度)
など保険診療ではいずれもほとんど正当に評価されないものばかりです。
日本の保険診療は、
- 治療器具は滅菌、消毒して再使用
(歯の内部での器具破損の可能性↑) - 短時間での治療
(治療回数は↑、感染の機会↑) - 非無菌環境下での治療
(ラバーダムの不使用:治療での感染の拡大)
一回の治療で使用する歯の内部を清掃する針状の器具(ファイル)を使い捨てにするだけで、保険診療の奥歯の根の治療と根の手術を同時にする(注:実際はしません)費用よりもはるかに高額になります。
また、適切な治療を行うための必要十分な診査、検査も保険診療にはありません(その分の時間を確保することは無理ということになります)。
そのため当院ではベストな根管治療を行うため、
日本歯内療法学会専門医による精密根管治療(自費診療)を行っております。
患者さん「歯が痛いです」
歯科医師→「レントゲンをとりましょう」→「虫歯が神経まで行っているので神経を取りましょう」
このような流れが保険診療では一般的です。
非常に簡略化された最低限の診査で最低限の治療が行われます。
また、痛みをとるために毒性の強いお薬を根の中に入れて消毒するのも大半ではないでしょうか?(先進国では日本だけだと思います。ちなみに銀歯も・・・。)
先にも挙げましたが、一番大事ことは神経を残すことです。
しかし、そのためには幾種類もの検査、診査が必要です。
適切な診査により、その結果全く神経を残せないという診断になることもあれば、かなりの確率で神経を残せるという診断になることもあります。
また、すでに根管治療が必要な場合でも現在の歯の状態はどのような状態でどのくらいの予後成績が見込めるのか、外科治療が必要な可能性があるのか?
など治療の見通しを治療前に診断しお知らせすることが可能になります。
また、治療不可能という診断(抜歯)になることもございます。
「とりあえず治療してみて・・・」では本当に歯を大切にする治療は難しく、治療の繰り返しばかりが続くことになります。
本気で自分の歯を大事にしたい、しっかりとした治療を受けたいという方は是非ご相談下さい。
一生自分の歯で美味しく食事をしてみませんか?
専門医とは?
日本歯内療法学会(根の治療専門の学会)にある一定以上の期間在籍し、必要な研修を履修し、症例提出、試験をクリアし得られる資格です。
歯の根の治療の専門家です。
2.世界標準の治療環境
冒頭に挙げたように適切な歯内療法を行うためには厳密な治療環境が必要です。
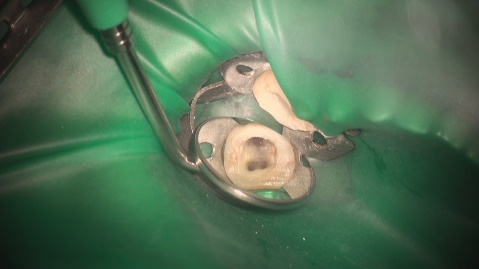
① ラバーダム防湿
お口の中で可能な限り無菌的な小さな手術室を作ります。
唾液中の細菌などを歯の中に侵入させるのを防ぎ、器具や薬剤の誤飲・漏えいも防ぎます。
ラバーダムなしの根管治療はあり得ません。
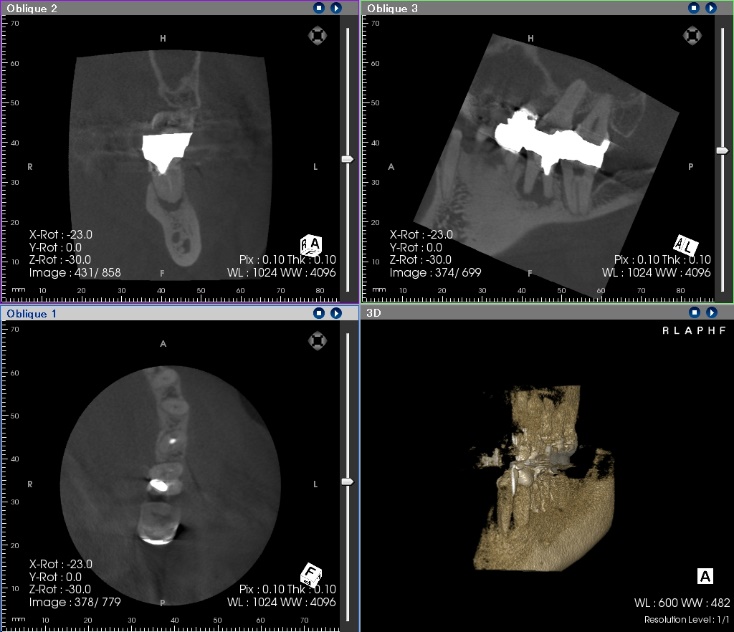
② CBCT(コーンビームCT)
3次元的な画像により通常のレントゲンでは判断が難しい状態も的確に診断できるようになります。
手術の際にもより安全に計画を立てることができます。
③ マイクロスコープ(歯科用実体顕微鏡)
肉眼、ルーペでは見えない歯の内部、細部まで明るく見えるようになります。

④ NiTiファイル
歯根の細菌を除去するための超弾性の金属製の器具です。
複雑な形態の歯の治療への対応も可能です。
また従来よりも効率がよく治療時間の短縮が可能です。

⑤ MTAセメント
歯の中に穴が開いている状態、根の先が壊れているケースや外科的な根管治療に用います。
生体親和性に優れた材料です。世界中でスタンダードな材料ですが、日本では神経の保護にのみ保険適応になります。
非常に高価なため保険診療で使用するのは現実的にはかなり困難です。
3.治療例(症例)
生活歯髄保存療法 (バイタルパルプテラピー:VPT)
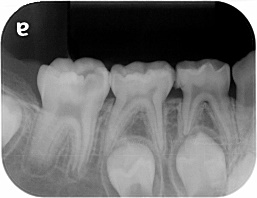
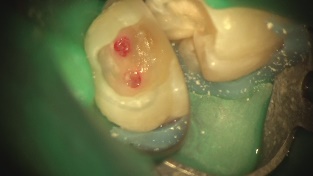
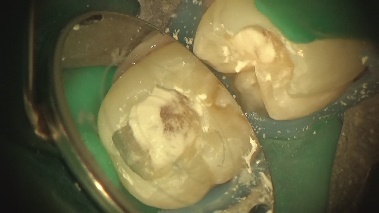
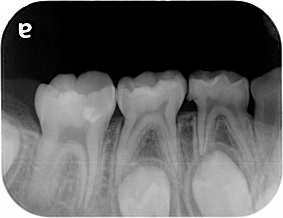
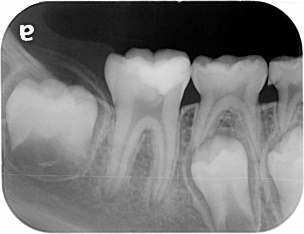
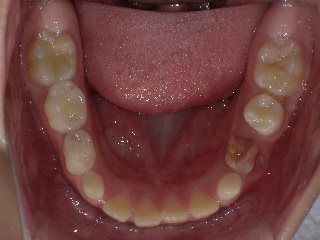
イニシャルトリートメント(初めての根管治療)
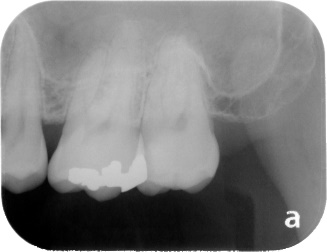
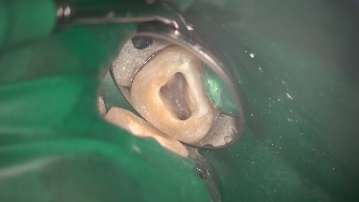
特に問題ありません
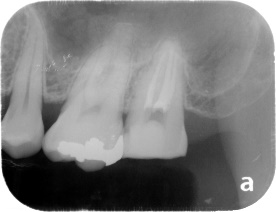
再治療(リトーリメント)
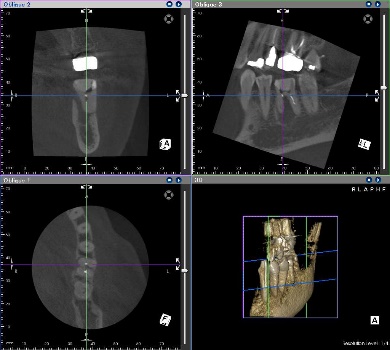
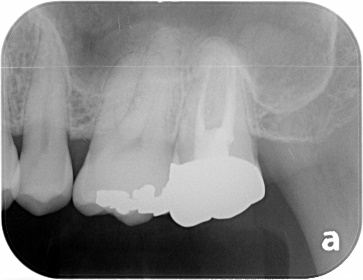
被せ物が入っている歯の内側の歯茎が腫れています。CTでは大きな骨吸収像と歯の内側に穴が開いていることが予想されました。
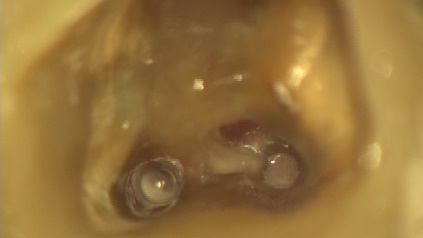
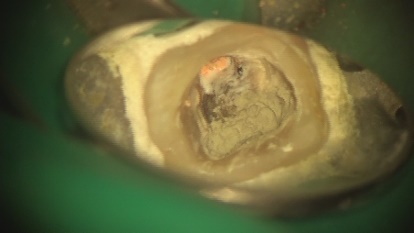
本来の根管の隣に穴があいています。根管充填後MTAセメントにて穴の開いた部分を閉鎖しました。
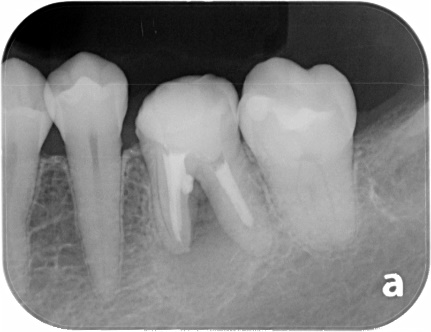
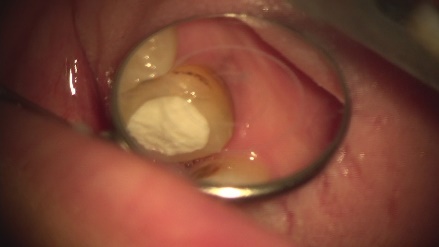
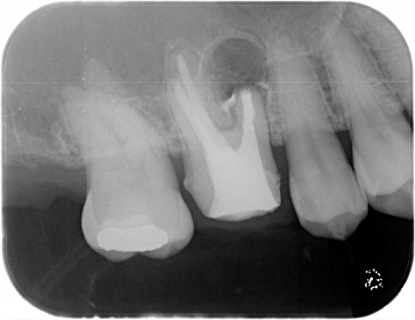
外科的歯内療法
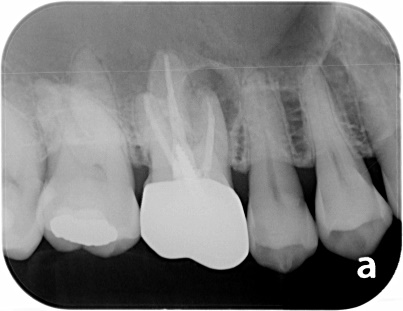
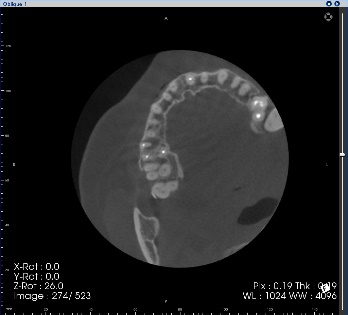
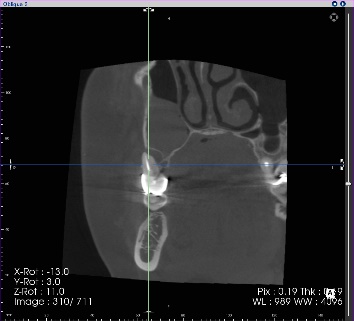
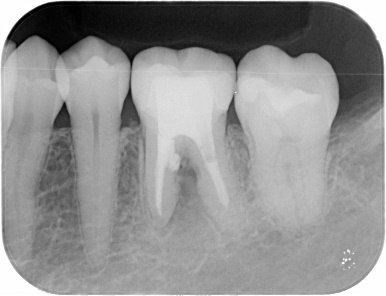
右上の奥歯に腫れがあり、通常のレントゲン、CTに明らかな骨吸収像が見られます。CT上では見落とされた未処置の根管がありそうです。
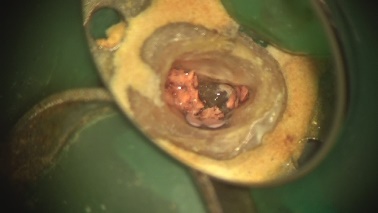
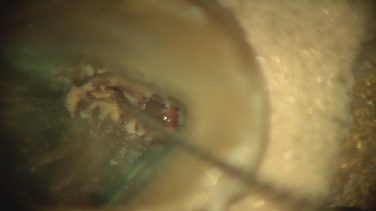

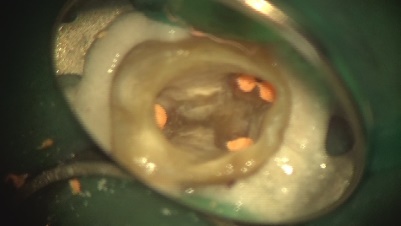
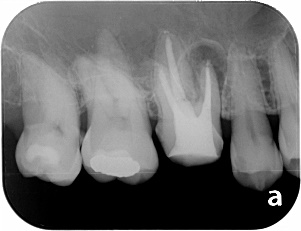
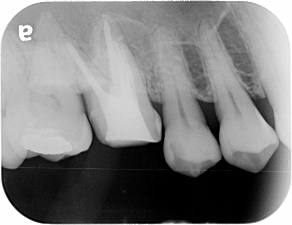
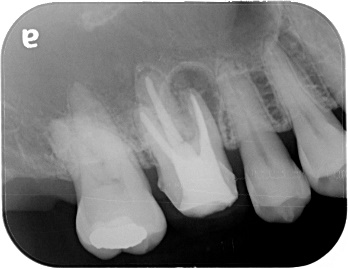
3ヵ月後、レントゲン上で治癒傾向はなく、腫れも消失しません。この状態で再度根管治療して治癒する可能性は低いので外科的根管治療をすることにしました。
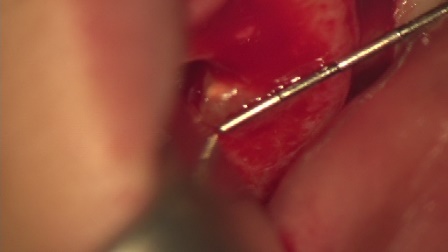
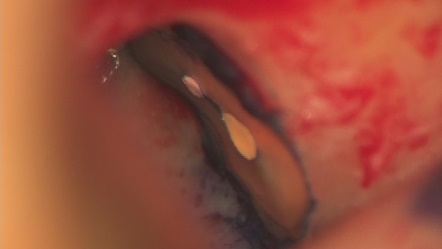
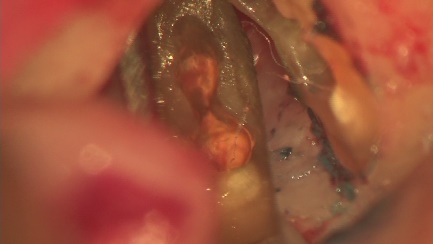
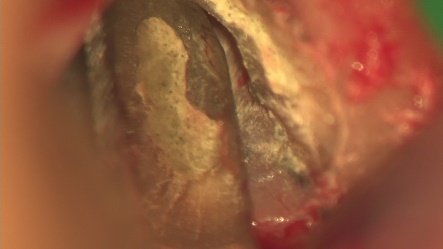
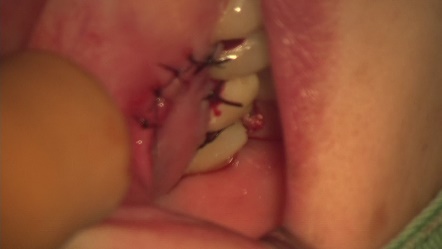
逆根管治療後MTAにて根の中を閉鎖しました。傷口を縫合して終了です。
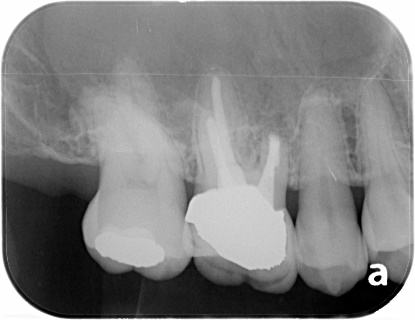
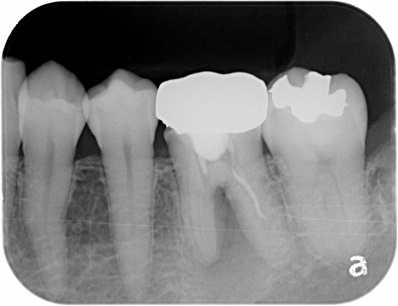
骨の回復が見られます
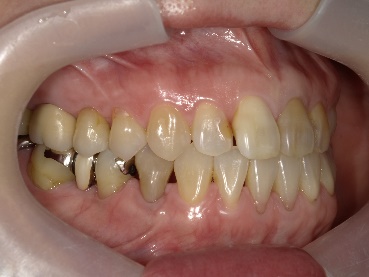
通常の根管治療では治癒しない症例は少なくありません.そのような場合は外科的歯内療法による治療が必要になります。
特殊な歯内療法(外傷)
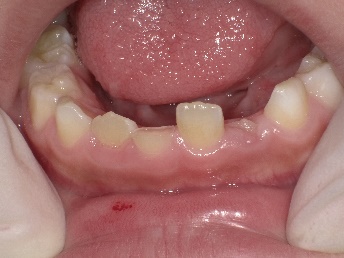
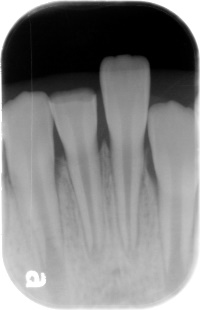
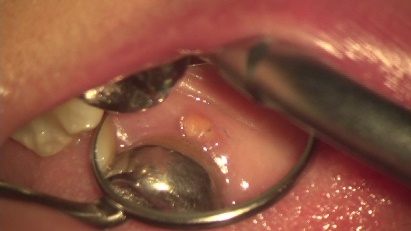
7歳男児。外傷で歯が折れてしまいました。神経が見えてしまっています。
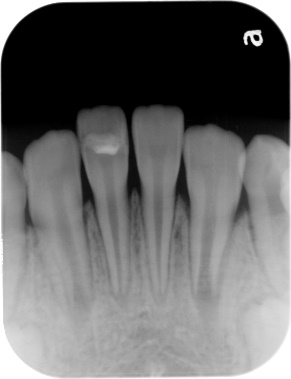
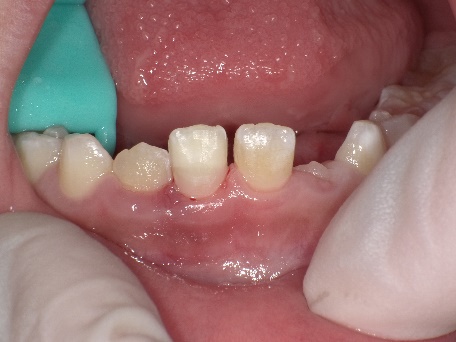
術直後、部分的に神経を切断し折れた歯をくっつけました。
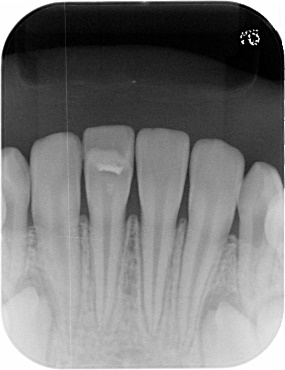
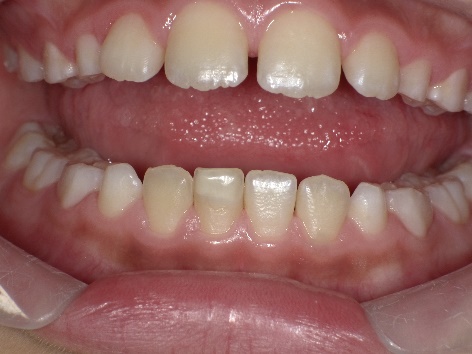
27カ月後、歯根も正常に成長し、特に問題はなく機能しています。
自由診療での精密根管治療に対する費用等につきましては、医院までお問い合わせください。